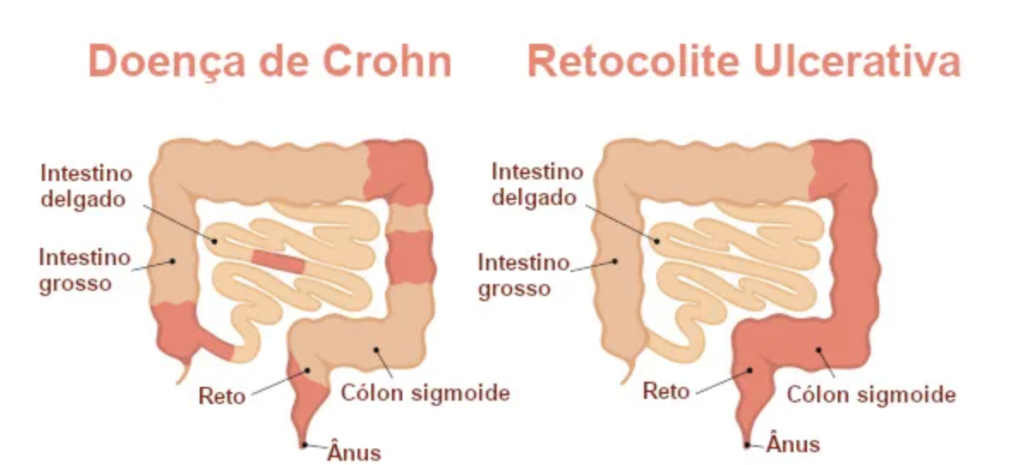
A retocolite ulcerativa e a doença de Crohn fazem parte de um grupo chamado doenças inflamatórias intestinais. As doenças inflamatórias intestinais são condições que podem causar inflamação desde a boca até o ânus, levando a sintomas como dor abdominal, perda de peso, diarreia e fezes com presença de sangue.
Quais as diferenças entre a Doença de Crohn e a Retocolite ulcerativa?
Retocolite ulcerativa:
- Acomete apenas o intestino grosso e o reto
- Acomete apenas a mucosa (camada mais superficial)
- As lesões são superficiais
- As lesões intestinais da mucosa são contínuas
Doença de Crohn:
- Pode acometer qualquer área do trato digestivo, “da boca ao ânus”, passando por esôfago e estômago, embora na maioria dos casos ocorra no intestino delgado.
- Acomete todas as camadas da parede intestinal
- As lesões são mais profundas
- As lesões são descontínuas, podendo saltar de um lugar para o outro, com áreas normais entre elas
- Pode levar a estenoses (estreitamentos no intestino), perfurações e fístulas. Que são as grandes complicações desta doença.
Quais as causas das doenças inflamatórias intestinais?
As doenças inflamatórias intestinais são causadas por um por uma interação complexa entre fatores genéticos, imunológicos, ambientais e do microbioma intestinal.
- Fatores genéticos: Pessoas com parentes próximos (primeiro/segundo grau) que têm Doença de Crohn ou Retocolite ulcerativa têm um risco mais elevado de desenvolver a doença.
- Fatores imunológicos: Reação anormal do sistema imune a bactérias no intestino.
- Fatores ambientais: alimentação rica em ultraprocessados, infecções bacterianas/virais, tabagismo, sedentarismo, estresse, alguns medicamentos.
- Microbioma intestinal: A flora intestinal normal desencadeia inapropriadamente uma reação imunitária em pacientes com predisposição genética
Quais os sintomas da Doença de Crohn e Retocolite ulcerativa.
As doenças inflamatórias intestinais possuem sintomas bastante semelhantes, o que torna um desafio diagnóstico para o profissional poder diferenciá-las clinicamente.
Vale ressaltar também que pacientes com diagnóstico de doença inflamatória intestinal podem ter uma maior predisposição para cursar com síndrome do intestino irritável. Em alguns casos, é bastante difícil diferenciar uma exacerbação da doença ou sintomas relacionadas a síndrome. Nesses casos, um exame excelente para diferenciar é a calprotectina fecal, que falaremos em outro tópico
Os sintomas mais comuns são:
- Diarreia crônica
- Cólicas abdominais persistente
- Sangramento retal
- Fadiga/cansaço/falta de energia
- Tenesmo
- Perda de peso
- Perda de apetite

Além do trato gastrintestinal, essas doenças podem acometer outros sistemas do nosso corpo?
Sim! As doenças inflamatórias intestinais cursam também com muitas manifestações extraintestinais. Abaixo, mostrarei alguns outros sintomas que elas podem causar:
- Manifestações Hepáticas:
- Colangite Esclerosante Primária: gera uma inflamação nas vias biliares e está muito associado a pacientes que tem Retocolite ulcerativa.
- Manifestações Reumatológicas:
- Artrite: O paciente sente dor nas articulações devido a inflamação
- Espondiloartrite.
- Espondilite anquilosante.
- Manifestações Oculares:
- Uveíte
- Episclerite
- Manifestações Dermatológicas:
- Eritema Nodoso
- Pioderma Gangrenoso
- Manifestações Renais:
- Nefrolitíase: presença de pedras nos rins.
- Manifestações Cardíacas:
- Pericardite: Inflamação do pericárdio – uma das membranas que revestem o coração.
- Manifestações Neurológicas:
- Neuropatia Periférica: lesão nos nervos periféricos.
- Manifestações Vasculares:
- Tromboses: O paciente fica mais susceptível a formar coágulos sanguíneos.
Isso nos mostra que as doenças inflamatórias intestinais precisam ser conduzidas por profissionais extremamente capacitados. E em alguns, casos há necessidade de outras especialistas acompanharem esses pacientes em conjunto.
Se você possui alguns destes sintomas procure a ajuda de um Gastroenterologista.
Como fazer o diagnóstico das Doenças inflamatórias intestinais?
O diagnóstico destas comorbidades se dá pela história clínica e exame físico minucioso, associado a pedido de exames complementares. Estes exames, são:
1. Histórico Médico e Exame Físico:
- Importante avaliar o paciente como um todo. Realizar o exame físico minucioso e observar sinais de emagrecimento, sinais de deficiências vitamínicas e dor abdominal durante a palpação.
2. Exames de Sangue:
- Marcadores inflamatórios: Proteína C reativa
- Hemograma: avaliar anemia;
- Marcadores nutricionais: Albumina, vitaminas, perfil do ferro (ferro sérico, ferritina, transferrina).
3. Exames de Fezes:
- Estudo fecal para excluir verminoses e outras parasitoses que podem cursar com diarreia e dor abdominal.
- Calprotectina fecal: exame de fezes, simples, que ajuda bastante no diagnóstico e acompanhamento do paciente com doença inflamatória.
4. Colonoscopia com biópsias seriadas:
- A colonoscopia é o principal exame no diagnóstico e acompanhamento dos pacientes com doença inflamatória intestinal. Ele permite que o médico visualize todo o intestino grosso do paciente (do íleo até o reto. Podendo identificar áreas de inflamação. Este exame é importante também, porque permite realizar biópsias para serem estudadas pelo patologista e auxiliar ainda mais no diagnóstico ou não destas comorbidades.
5. Endoscopia digestiva alta:
- Exame necessário em pacientes portadores de doença de Crohn, para verificar se existem lesões em esôfago e/ou estômago.
6. Exames de Imagem:
- Ressonância magnética (RM), tomografia computadorizada (TC) e ultrassonografia abdominal podem ser realizados para avaliar a extensão da doença e detectar complicações.
7. Cápsula Endoscópica (para a Doença de Crohn):
- Uma cápsula contendo uma câmera é ingerida e fornece imagens detalhadas do trato digestivo, especialmente do intestino delgado.
Tratamento para as Doenças Inflamatórias intestinais.
A escolha do tratamento para as doença de Crohn e Retocolite ulcerativa depende da localização e da gravidade da patologia, isto é, o tratamento deve ser individualizado e avaliado caso a caso.
Infelizmente ainda não descobrimos a cura para a Retocolite ulcerativa e a Doença de Crohn, mas a doença pode ser controlada através de medicações e o paciente pode levar uma vida normal.
Retocolite ulcerativa e a Doença de Crohn são caracterizadas por períodos de remissão e crises, de forma que, mesmo que o paciente esteja assintomático e com exames normais, deverá manter o acompanhamento médico.
Os tratamentos disponíveis hoje, são:
- Medicamentos Anti-inflamatórios:
- Incluem corticosteroides e anti-inflamatórios específicos para o trato digestivo, que visam controlar a inflamação e reduzir os sintomas.
- Vale salientar que os corticosteroides pode causar inúmeros efeitos colaterais e devem ser usados com cautela, pelo mínimo tempo possível e com acompanhamento médico regular.
- Uso de antibióticos:
- O uso de antibióticos com ciprofloxacino e metronidazol podem ser uma opção em pacientes que estão cursando com exacerbação da doença. Esse tratamento deve ser monitorado pelo Gastroenterologista assistente.
- Imunomoduladores e Biológicos:
- Medicamentos como os imunossupressores e as terapias biológicas são utilizados para modular a resposta imunológica e prevenir recaídas.
- Hoje em dia, essas medicações é o que se tem mais benefício em doenças moderadas a graves. Deve se levar em consideração o perfil do paciente e avaliar os riscos também
- Cirurgia:
- Em casos graves ou quando complicações (estenoses, fístulas) não podem ser controladas com medicamentos, a cirurgia pode ser necessária para remover áreas afetadas do intestino.
- Nutrição Específica:
- O acompanhamento multidisciplinar é essencial para o bom controle das doenças inflamatórias intestinais. A nutricionista pode lançar mão de suplementos alimentares que pode ajudar pacientes com perda ponderal e/ou desnutrição.
- A alimentação balanceada e um acompanhamento com especialista se torna um pilar do tratamento desses pacientes.
- Monitoramento e Acompanhamento Médico Regular:
- É fundamental manter consultas de acompanhamento para avaliar a eficácia do tratamento, monitorar os sintomas e fazer ajustes, se necessário.
- Estilo de Vida e Bem-estar:
- Exercício físico regular aliado a práticas de meditação, yoga e controle do estresse se tornam essenciais para evitar crises nos pacientes.
- Tratamento de Manifestações Extraintestinais:
-
- Se presentes, as manifestações extraintestinais também devem ser tratadas, muitas vezes em colaboração com especialistas em outras áreas da medicina.
Nutrição e doença inflamatória intestinal: O que posso comer?
Todo acompanhamento deve ser realizado por uma nutricionista especializada. A equipe multidisciplinar é essencial no acompanhamento deste paciente.
Entretanto, estes alimentos, na maioria das vezes são indicados para consumo:
- Frutas como bananas, peras, e pêssegos
- Vegetais como acelga, cenoura, espinafre, aspargos, e abóbora
- Cereais integrais como farelo de aveia ou de trigo, gérmen de trigo, linhaça, pão integral, e arroz integral
- Proteínas magras como peixe e frango
- Gorduras insaturadas
O que devo evitar:
- Café, pimenta, temperos e condimentos
- Leite e derivados com lactose
- Açúcar em excesso ou muito doces
- Alimentos muito condimentados, com muito alho e/ou cebola
- Embutidos
- Produtos ultraprocessados
- Cafeína, encontrada no café, chá, chocolate, e bebidas energéticas
Tudo deve ser individualizado. Oriento os pacientes a fazerem um recordatório alimentar e anotar os alimentos que mais causam sintomas, como gases, distensão e/ou dor abdominal, diarreia e evitar esses alimentos, principalmente, se a doença estiver em atividade.

Tenho doença inflamatória intestinal: Posso engravidar?
Sim! Pacientes que desejam engravidar e tem diagnóstico prévio de Doença inflamatória intestinal, podem engravidar. Mas é importante, dividir esse desejo com seu médico assistente, para decidirem o melhor momento.
O melhor momento para uma gestação com menores riscos é quando a atividade está em remissão e bem controlada. Se estiver em crise, existe uma maior chance de prematuridade.
A grande maioria das medicações deverá ser continuada durante a gestação. Mas isso deverá ser conversado e avaliado pelo médico que assiste a paciente. Se a paciente estiver em uso de metotrexato ela não pode engravidar, visto que se trata de um medicamento teratogênico.
Após o nascimento, o pediatra deverá estar ciente das medicações que a mãe usou na gravidez ou está usando durante a amamentação. Isto pode interferir, por exemplo, nas vacinas que o bebê pode tomar.
Outra dúvida comum é se a doença inflamatória intestinal passa para o filho. Os filhos de pais com Doença de Crohn ou Retocolite ulcerativa estão sob maior risco de ter a doença, mas este risco não é muito grande quando apenas o pai ou a mãe são portadores.
Doenças inflamatórias intestinais e risco aumentado para câncer colorretal.
Existe uma maior chance do paciente com Doença inflamatória intestinal desenvolver câncer colorretal em relação a população em geral.
Quanto mais tempo o paciente permanece em crise, ou seja, mantém seu intestino inflamado, maior o risco de aparecer alguma lesão cancerígena. Por isso a importância de se manter um acompanhamento regular com seu Gastroenterologista assistente. Mesmo que o paciente esteja clinicamente bem, o acompanhamento deve ser de perto.
Quanto mais tempo do diagnóstico, maior a chance de evoluir para câncer colorretal. Pacientes com mais de 10 anos de diagnóstico, deverá ser submetido a colonoscopias para rastreio e retiradas de pólipos.
Paciente com diagnóstico de colangite esclerosante primária associada tem um risco maior de neoplasia colorretal e de vias biliares. Pacientes devem ser submetidos a colonoscopia anual.
Expectativa de vida e doenças inflamatórias intestinais.
A grande preocupação dos pacientes em relação a expectativa de vida. Na verdade, a expectativa de vida é a mesma em relação a pacientes sem doença. A grande preocupação está relacionada a complicações e necessidade cirúrgicas que podem levar a uma diminuição na expectativa de vida dos pacientes.
Importante salientar a todos os pacientes que novos medicamentos vem sendo produzidos e o tratamento avançando cada vez mais.
Bolsa de colostomia e ileostomia nas Doenças Inflamatórias intestinais.
Existe uma grande preocupação por parte dos pacientes com diagnóstico de doenças inflamatórias intestinais se vão precisar usar a “bolsinha” em algum momento da doença.
Alguns pacientes que evoluem para cirurgia, no qual, há necessidade de retirada uma parte do intestino delgado, do intestino grosso ou da totalidade do intestino grosso vão precisar usar a “bolsinha”.
Na grande maioria das vezes, o uso da bolsa é temporário. O cirurgião pode reconstruir o trânsito intestinal, ou seja, ligar as partes que sobraram do intestino. Em outras vezes, não vai ser possível essa reconstrução e o paciente deverá usar a bolsinha pro resto da vida.
Quando o paciente necessita usar essa bolsinha é válido que seu médico assistente solicite consultas com um psicólogo para o paciente. Visto que, é um momento que causa uma maior fragilidade no psicológico do indivíduo. É necessário falar que pacientes ostomizados vivem uma vida praticamente normal.
Conclusão
As doenças inflamatórias intestinais são condições relativamente raras, mas que afetam a vida de milhares de pacientes, interferindo de forma importante na qualidade de vida.
O acompanhamento regular com a equipe multidisciplinar (Gastroenterologista, nutricionista, psicólogo e educador físico) se torna essencial no bom acompanhamento do paciente. Reduzindo bastante as chances de exacerbação da doença.
Dr Bernardo é especialista em Gastroenterologia pela Hospital Universitário Professor Edgard Santos, com vasta experiência em doenças intestinais.
Agende agora sua consulta e tenha um acompanhamento especializado.

Fonte:
Leia também:
O que você precisa saber sobre Síndrome do intestino irritável.